Городской центр медицинской профилактики
31 марта 2026
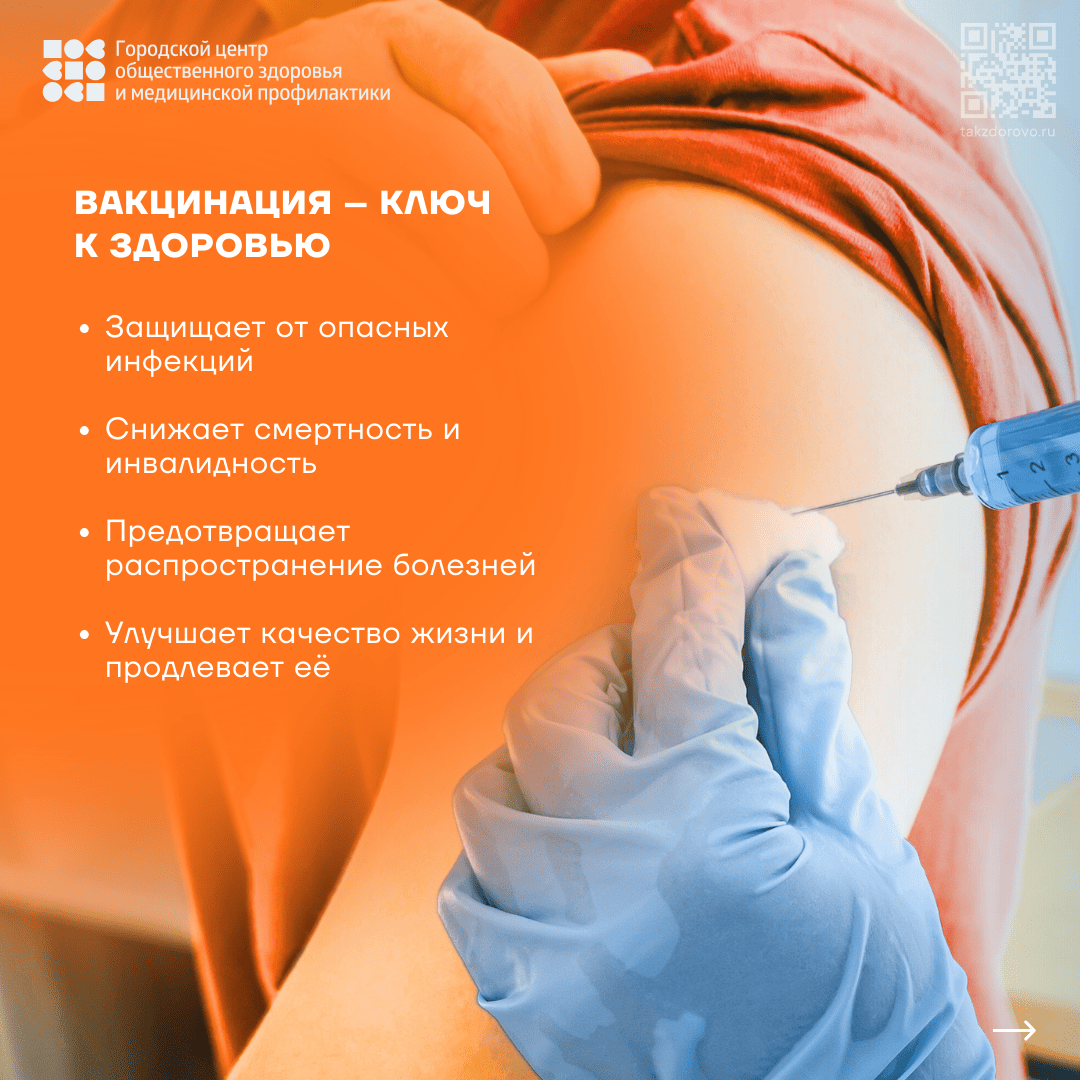
О важности прививок
Роспотребнадзор напоминает, что специфический иммунитет, полученный после вакцинации в детском возрасте, ослабевает спустя годы. Это означает, что делать прививки необходимо не только детям, но и взрослым.
Вакцинация позволяет сохранить здоровье и качество жизни, предотвращая развитие ряда соматических неинфекционных болезней (подострый склерозирующий панэнцефалит, эндокардит, миокардит, пороки сердца, артриты и др.) и некоторых распространенных форм злокачественных новообразований (органов орофарингеальной области репродуктивной системы, карциномы печени).
Большинство людей старшего возраста были ранее привиты от таких инфекций, как дифтерия, столбняк, корь, грипп, пневмококковые инфекции и др., кто-то ими уже переболел.
Поэтому многие не задумываются о защите, считая, что беспокоиться не нужно, но это не так.
Когда нужна ревакцинация?
Столбняк и дифтерия – необходимо делать прививку против этих смертельно опасных инфекций каждому взрослому раз в 10 лет.
Корь, краснуха - это тяжелые вирусные инфекции, которые могут привести к поражению головного мозга и даже летальному исходу. Иммунизация необходима, если вы не помните, когда были привиты.
Гепатит В – инфекция, которая может привести к развитию цирроза и рака печени. Прививка дает длительный иммунитет. Ревакцинироваться не нужно. Есть определенные группы риска, например, медработники, которые работают с кровью. Им может потребоваться ревакцинация.
Пневмококковая инфекция и грипп – вакцинация особенно необходима людям с хроническими заболеваниями, а также лицам старше 60 лет, из-за возможности развития тяжелых осложнений и летальных исходов. Пневмококк более чем у половины людей присутствует в организме как часть нормальной флоры дыхательных путей. Он может проявить себя в момент любой респираторной инфекции в виде осложнений – гнойного отита, гайморита, фарингита и даже пневмонии. Особенно тяжело протекает пневмококковая пневмония на фоне новой коронавирусной инфекции.
Также напоминаем, что вакцинацию против гриппа необходимо делать ежегодно осенью (так как ежегодно меняются циркулирующие вирусы, а продолжительность поствакцинального иммунитета около 6 месяцев).
Следует помнить, что у взрослых детские инфекции протекают гораздо тяжелее, чаще сопровождаются осложнениями и могут привести к летальному исходу!
Менингококковая инфекция и гепатита А
Людям, которые часто путешествуют, много общаются показаны прививки от менингококковой инфекции и гепатита А.
Менингококковая инфекция – это смертельно опасное заболевание, которое отличается молниеносным течением в ряде случаев и летальным исходом.
Вирус, вызывающий гепатита А, который еще называют болезнь грязных рук, отличает высокая устойчивость во внешней среде – он длительно сохраняется в объектах окружающей среды и вероятность заразиться им очень высокая.
Перед поездкой поинтересуйтесь также, есть ли риск заражения эндемичными для данного региона инфекциями.
Клещевой вирусный энцефалит
В России много эндемичных регионов по вирусному клещевому энцефалиту, от которого успешно прививают и детей, и взрослых. Заражение происходит не только в природных очагах, но и на садоводческих участках, и в пределах городских скверов и парков. Для клещевого энцефалита характерна весенне-летняя сезонность.
Помните, что взрослым людям можно и нужно прививаться!
Будьте здоровы!
В чем опасность укуса клещом?
При укусе клеща человек может заразиться различными инфекциями. Наиболее опасными из них являются клещевой энцефалит, боррелиоз (болезнь Лайма), туляремия. Эти заболевания могут приводить к тяжелым необратимым последствиям – параличам, нарушениям функций мозга, поражениям суставов и внутренних органов, инфекционно-токсическому шоку и даже смерти. Клещи обитают на траве и в невысоких кустарниках. Период их активности начинается в конце марта и завершается к октябрю.
КАК защититься
- Проходить вакцинацию (от клещевого энцефалита, туляремии).
- Надевать на прогулку в лес или парк светлую однотонную одежду, максимально закрывающую руки и ноги. Использовать головной убор или капюшон, а также обувь, полностью закрывающую ступни.
- Пользоваться средствами, отпугивающими клещей (репеллентами).
- Избегать контакта с травой и кустарниками, ходить по широким тропинкам.
- На прогулке осматривать одежду каждые 20–30 минут. После возвращения домой тщательно проверить все тело, включая волосистую часть головы и естественные складки (пах, подмышки, пупок, за ушами).
- Не допускать чрезмерного зарастания травой на дачном участке. Проводить акарицидную обработку участка.
ЧТО делать в случае укуса клеща
Постараться как можно быстрее извлечь клеща – самостоятельно или обратившись в ближайшее медицинское учреждение. Чем быстрее снят клещ, тем меньше риск заражения.
При самостоятельном извлечении клеща постараться не повредить его: нужно захватить его пинцетом или петлей ближе к головке и плавно потянуть вверх. После этого обработать место укуса любым антисептиком (спирт, йод, дезинфицирующий гель). Клеща поместить в плотно закрывающуюся емкость, положив туда ватку, смоченную водой (чтобы клещ не высох). Затем обратиться в лечебное учреждение и доставить туда клеща для исследования на различные инфекции. Это позволит своевременно провести экстренную профилактику инфекции.
В случае обнаружения в клещах возбудителей инфекций нужно обратиться к врачу, чтобы получить соответствующую профилактическую терапию. Это позволит предотвратить развитие заболевания.
Если не удалось сделать анализ или возбудители инфекций не обнаружены, необходимо быть очень внимательным к своему здоровью в течение месяца после укуса клеща. При изменении самочувствия (повышение температуры, покраснение в месте укуса и др.) следует обратиться к врачу, сообщив ему о факте присасывания клеща. Это даст возможность начать грамотное лечение и снизить риски.
Активизация иксодовых клещей происходит весной, когда сходит снежный покров и среднесуточная температура воздуха достигает +1+3 °C и становятся активными при + 10 °C.
Для средней полосы России это обычно начало апреля, тогда как в южных регионах активность клещей наблюдается уже сейчас. Теплая и бесснежная зима способствует раннему пробуждению клещей: уже в январе поступали единичные обращения о случаях их присасывания в Краснодарском и Ставропольском краях, Республике Крым, г. Севастополе, Ростовской области.
Необходимо помнить, что окончательное «пробуждение» клещей зависит от погодных условий, и в некоторых местах они могут активизироваться уже в марте.
Особое внимание стоит уделить клещевому вирусному энцефалиту (КВЭ), одному из самых опасных заболеваний, передающихся через укусы клещей. КВЭ можно предотвратить — существует надежная вакцинация, особенно важная для жителей эндемичных регионов, где вирус распространен. Более 60% всех зарегистрированных случаев заболевания фиксируется в таких регионах, как Урал и Сибирь.
Плановая вакцинация рекомендуется жителям эндемичных территорий в период с ноября по март, при этом за год вакцинируется от 3,5 до 4 млн человек. Ревакцинация проводится раз в три года. Для тех, кто собирается в эндемичные зоны, предусмотрена «ускоренная» схема вакцинации с двумя прививками с двухнедельным интервалом.
Неспецифическая профилактика против КВЭ включает в себя обработку территорий высокого риска заражения акарицидными средствами.
Вместе с КВЭ в стране регистрируются и другие клещевые инфекции, такие как болезнь Лайма и риккетсиозы, для которых вакцинации не разработаны. Поэтому рекомендуется соблюдать профилактические меры: при посещении леса носить закрытую и светлую одежду, обрабатывать ее акарицидными средствами и тщательно осматривать себя и домашних животных после прогулок на природе.
Если вы столкнулись с клещом, не стоит паниковать: его нужно как можно быстрее и аккуратно удалить, используя специальную клещевую отвёртку (клещеверт), и немедленно доставить лабораторию для исследования на КВЭ и другие распространенные клещевые инфекции.
При обнаружении у снятого клеща возбудителей инфекции по назначению врача-инфекциониста проводится медикаментозная профилактика. В случае выявления в клеще РНК вируса клещевого энцефалита осуществляется экстренная серопрофилактика — введение человеческого иммуноглобулина против КВЭ. Иммуноглобулин является единственным средством экстренной профилактики данного опасного заболевания для не вакцинированных против КВЭ. Чем быстрее будет проведена эта профилактика, тем ниже вероятность развития заболевания. Если в клеще обнаружены бактериальные возбудители, врач может назначить профилактический прием антибиотиков.
Через три недели рекомендуется провести исследование крови на наличие специфических антител к вирусу клещевого энцефалита и другим возбудителям «клещевых» инфекций.
О проведении Всемирного дня борьбы с туберкулезом
Роспотребнадзор напоминает, что Решением Всемирной организации здравоохранения 24 марта признан Всемирным днем борьбы с туберкулезом, В России Всемирный день борьбы с туберкулезом называют «Днем белой ромашки», Связано это название и особенно символ празднования — белая ромашка с проведением благотворительной акции в 1912 году. В этот год в Петербурге организовали продажу искусственных белых ромашек в поддержку заболевших туберкулезом, а собранные деньги были направлены на лечение и реабилитацию больных, а также на подготовку медицинских работников к работе с такими больными.
Основными задачами проведения Всемирного дня борьбы с туберкулезом являются: привлечение внимания к данной проблеме, информирование широких слоев населения о необходимости своевременного прохождения профилактических флюорографических осмотров в целях раннего выявления заболевания, своевременного обращения за медицинской помощью, привлечение государственных и общественных организаций к участию в работе по борьбе с этим заболеванием, формирование приверженности к здоровому образу жизни.
Туберкулез - это болезнь, которая вызывается микобактерией. Как правило, туберкулез поражает легкие, но в редких случаях может затрагивать другие части тела, например лимфатические узлы, костную систему и даже мозг.
На сегодняшний день туберкулез остается одним из самых распространенных инфекционных заболеваний в мире. По данным ВОЗ в настоящее время одна треть мирового населения инфицирована туберкулезом.
В последние 10 лет в Российской Федерации отмечается некоторое снижение показателя заболеваемости населения туберкулезом, снизились показатели смертности населения от туберкулеза и летальности больных туберкулезом. В целом же ситуация с туберкулезом продолжает оставаться весьма напряженной. Остаются высокими показатели заболеваемости туберкулезом детей,
Туберкулез распространяется от человека к человеку воздушно-капельным путем через кашель, чиханье, разговор и при прочем тесном контакте с больным туберкулезом.
Как предотвратить заражение туберкулезом?
- Не проводите длительное время в душном переполненном помещении, если вы знаете, что у человека активная форма туберкулеза. Убедитесь, что больной туберкулезом прошел лечение, прежде чем входить с ним в контакт.
- Используйте защитные маски.
- Если вы подозреваете, что кто-то в вашем окружении болен туберкулезом, убедите его обратиться к врачу и пройти курс лечения.
- Проветривание помещения несколько раз в день одно из важных условий предотвращения распространения туберкулеза.
- Важное значение имеет здоровый образ жизни и правильное питание.
На сегодняшний день туберкулез является одной из самых распространенных заболеваний во всем мире, от которого ежегодно умирает около 4 миллионов человек. Туберкулез вызывается возбудителем микобактерией, которая приводит к воспалительному очагу в определенных органах, чаще всего в легких.
Профилактика туберкулеза
Проблема ликвидации этого заболевания может быть решена с помощью профилактики туберкулеза, направленной на освобождение подрастающего поколения от возбудителя путем прививок, полного излечения больных, а также стимуляции биологического выздоровления ранее инфицированных взрослых лиц. Ближайшей и главной целью национальных программ здравоохранения многих стран мира является профилактика туберкулеза, что является основным способом снизить распространенности этого заболевания на основе прерывания процесса передачи возбудителя от больных людей здоровым.
Большую эффективность для профилактики туберкулеза имеют массовые флюорографические обследования взрослого населения. Ежегодное обследование помогает своевременно выявлять больных туберкулезом людей. Флюорография в системе профилактики туберкулеза позволяет начать лечение на ранних этапах заболевания, что является важным условием его успешности.
Будьте здоровы!
Что такое иерсиниоз и почему лучше не хранить овощи в холодильнике

Иерсиниоз далеко не новая инфекция, однако знают о ней немногие. Раньше считалось, что встречается она довольно редко, пока ученые не поняли, что иерсиниоз частенько маскируется под другие инфекции, и диагностика его затруднена. Так что же это за заболевание такое?
Иерсиниоз - острое инфекционное заболевание, характеризующееся поражением желудочно-кишечного тракта, общей интоксикацией, нередко кожными проявлениями, поражением печени, селезенки, суставов и других органов и систем. Источником инфекции могут быть дикие и домашние животные, но чаще всего — мыши. Они часто живут в овощехранилищах, где обсеменяют овощи возбудителями болезни. А низкая температура и высокая влажность — идеальные условия для размножения иерсинии. Иерсинии вообще не любители тепла - нагревание до 60ºC убивает их уже через полминуты, зато любой холод им нипочем - микроб выдерживает многократное замораживание и оттаивание.
Часто мы закупаемся овощами впрок и, руководствуясь логикой, помещаем их в холодильник, надеясь на длительное сохранение качества. Ведь холодильник всегда спасает нас от преждевременной порчи продуктов и размножения патогенных микробов. Но в случае с иерсиниями, если пренебречь мытьем и сортировкой овощей, холодильник часто превращается во врага.
Температура от + 4 до +8ºC - та самая, что в холодильнике — не только не тормозит размножение иерсинии, а наоборот стимулирует его. Поэтому врачи часто называют иерсиниоз “болезнь из холодильника”. На этом коварство иерсинии не заканчивается. Иерсиниоз часто маскируется под другие заболевания: скарлатина, ОРВИ, гепатит, кишечные инфекции, мононуклеоз, аллергии - список можно продолжать бесконечно.
Симптомы проявляются в течение 1-6 суток, среди них: подъем температуры, слабость, озноб, головные боли, першение в горле, мышечные и суставные боли, тошнота, диарея, боль в животе, сыпь, иногда покраснение кожи лица, шеи, кистей, стоп.
Такими симптомами можно описать каждое третье заболевание - это ставит врачей в тупик. А тем временем микроб с током крови распространяется по всему организму, поражая новые и новые органы, в некоторых иерсинии остаются надолго, тогда заболевание перетекает в хроническую форму.
Симптомы иерсиниоза часто напоминают ОРВИ или скарлатину, поэтому важно не заниматься самолечением, а своевременно обратиться к врачу.
Чтобы избежать заражения иерсиниозом достаточно соблюдать меры профилактики:
- В холодильник помещать только вымытые, отсортированные и неповрежденные овощи.
- Зелень, ягоды и овощи, которые идут в пищу сырыми - тщательно промывать под проточной водой, а затем ошпаривать кипятком.
- Салаты рекомендуется готовить на один раз и не хранить их в холодильнике.
- Разделочную доску и нож после резки сырых овощей рекомендуется тщательно вымыть и просушить.
- Иерсинии отлично себя чувствуют в мясе, поэтому хранить его лучше отдельно от других продуктов.
- Молоко ставить в холодильник только в закрытой упаковке.
- Каждый продукт должен иметь в холодильнике свое место, храниться в закрытом контейнере или пакете.
- Рекомендуется мыть холодильник не реже одного раза в месяц.
Свежая капуста требует особого внимания. Перед нарезкой свежего салата необходимо снимать с кочана как минимум три верхних листа. Поэтому следует использовать только плотный кочан, тщательно промывая его под проточной водой.
24 марта – Всемирный день борьбы с туберкулезом
Решением Всемирной организации здравоохранения 24 марта признан Всемирным днем борьбы с туберкулезом. В России Всемирный день борьбы с туберкулезом называют «Днем белой ромашки». Связано это название и особенно символ празднования – белая ромашка с проведением благотворительной акции в 1912 году. В этот год в Петербурге организовали продажу искусственных белых ромашек в поддержку заболевших туберкулезом, а собранные деньги были направлены на лечение и реабилитацию больных, а также на подготовку медицинских работников к работе с такими больными.
Основными задачами проведения Всемирного дня борьбы с туберкулезом являются: привлечение внимания к данной проблеме, информирование широких слоев населения о необходимости своевременного прохождения профилактических флюорографических осмотров в целях раннего выявления заболевания, своевременного обращения за медицинской помощью, привлечение государственных и общественных организаций к участию в работе по борьбе с этим заболеванием, формирование приверженности к здоровому образу жизни.
Туберкулез - это болезнь, которая вызывается микобактерией. Как правило, туберкулез поражает легкие, но в редких случаях может затрагивать другие части тела, например лимфатические узлы, костную систему и даже мозг.
На сегодняшний день туберкулез остается одним из самых распространенных инфекционных заболеваний в мире. По данным ВОЗ в настоящее время одна треть мирового населения инфицирована туберкулезом. На сегодняшний день туберкулез является одной из самых распространенных заболеваний во всем мире, от которого ежегодно умирает около 4 миллионов человек.
В последние 10 лет в Российской Федерации отмечается некоторое снижение показателя заболеваемости населения туберкулезом, снизились показатели смертности населения от туберкулеза и летальности больных туберкулезом. В целом же ситуация с туберкулезом продолжает оставаться весьма напряженной. Остаются высокими показатели заболеваемости туберкулезом среди детей.
Туберкулез распространяется от человека к человеку воздушно-капельным путем через кашель, чиханье, разговор и при прочем тесном контакте с больным туберкулезом.
Однако, существуют категории людей, которые больше других подвержены заражению туберкулезом:
- Дети
- Пожилые люди
- Больные сахарным диабетом, онкологическими заболеваниями
- Люди, принимающие стероиды, лекарства, ослабляющие иммунную систему
- Носители вируса иммунодефицита
- Люди, живущие в неблагоприятных условиях (скопление людей в квартире, отсутствие гигиенических норм в доме), страдающие алкогольной и наркозависимостью, люди, страдающие от неполноценного питания, употребляющие табачные изделия.
Если вы относитесь к одной из этих категорий людей и опасаетесь, что кто-то из близких людей болен туберкулезом, необходимо срочно обратиться к врачу.
Как предотвратить заражение туберкулезом?
1. Не проводите длительное время в душном переполненном помещении, если вы знаете, что у человека активная форма туберкулеза. Убедитесь, что больной туберкулезом прошел лечение, прежде чем входить с ним в контакт.
2. Используйте защитные маски.
3. Если вы подозреваете, что кто-то в вашем окружении болен туберкулезом, убедите его обратиться к врачу и пройти курс лечения.
4. Проветривание помещения несколько раз в день одно из важных условий предотвращения распространения туберкулеза.
5. Важное значение имеет здоровый образ жизни и правильное питание.
Как распознать, больны ли вы туберкулезом, чтобы как можно раньше предотвратить осложнения?
Наиболее распространенными симптомами туберкулеза являются:
- Кашель с выделением густой, мутной мокроты, иногда с кровью в течение больше 2 недель;
- Усталость и потеря веса;
- Обильное потоотделение по ночам и лихорадка;
- Учащенное сердцебиение;
- Набухание лимфатических узлов;
- Одышка и боль в груди.
Если вы заметили большинство или несколько из вышеперечисленных симптомов, стоит как можно раньше обратиться к врачу.
Профилактика туберкулеза
Проблема ликвидации этого заболевания может быть решена с помощью профилактики туберкулеза, направленной на освобождение подрастающего поколения от возбудителя путем прививок, полного излечения больных, а также стимуляции биологического выздоровления ранее инфицированных взрослых лиц. Ближайшей и главной целью национальных программ здравоохранения многих стран мира является профилактика туберкулеза, что является основным способом снизить распространенности этого заболевания на основе прерывания процесса передачи возбудителя от больных людей здоровым.
Большую эффективность для профилактики туберкулеза имеют массовые флюорографические обследования взрослого населения. Ежегодное обследование помогает своевременно выявлять больных туберкулезом людей. Флюорография в системе профилактики туберкулеза позволяет начать лечение на ранних этапах заболевания, что является важным условием его успешности.
Лечение туберкулеза
Упоминание о туберкулезе нередко вызывает у людей испуг, так как многие считают ее смертельно опасной болезнью. Несмотря на то, что несколько миллионов людей каждый год умирают от туберкулеза, на сегодняшний день туберкулез лечится и вполне успешно - антибиотиками. Лечение может быть достаточно продолжительным, в течение многих месяцев, но прогнозы на успешное выздоровление вполне благоприятные.
Важно пройти полный курс лечения, так как, в случае если вы прекратите лечение слишком рано, оно может стать неэффективным. Часто человек после нескольких недель лечения туберкулеза решает, что болезнь отступила и перестает принимать лекарства. Этого делать ни в коем случае нельзя, так как это может привести к тому, что течение болезни осложнится, либо возбудитель станет устойчивым к антибиотикам, что значительно усложняет лечение. К тому же в таком случае можно остаться носителем туберкулеза, представляя опасность для окружающих, в особенности для детей и людей с ослабленным иммунитетом.
Будьте здоровы!
Памятка по профилактике туберкулёза
Ответственное отношение к беременности








Санитарная гигиена в образовательных учреждениях
Гигиена играет важную роль в обеспечении здоровья детей в образовательных учреждениях, особенно в школах и садах. Соблюдение санитарно-гигиенических норм способствует профилактике инфекционных заболеваний, укреплению иммунитета, созданию благоприятных условий для физического и умственного развития ребенка.
Гигиена помещений
Очистка и дезинфекция учебных классов, игровых зон и коридоров должна проводиться тщательно и регулярно. Особое внимание стоит уделять чистоте мебели, игрушек и учебного оборудования. Регулярное проветривание обеспечивает приток свежего воздуха, снижая риск распространения инфекций.
Личная гигиена учащихся
Дети должны быть обучены правилам личной гигиены, таким как обязательное мытье рук перед едой и после посещения туалета, использование индивидуальных полотенец и расчесок. Важно также проводить разъяснительные беседы о важности чистоты тела, волос, одежды.
Пищевая безопасность
Организация питания в школьных столовых и детских садах должна соответствовать строгим гигиеническим требованиям. Продукты должны храниться правильно, а приготовление пищи осуществляться квалифицированными поварами с соблюдением всех необходимых санитарных правил. Родители имеют право проверить организацию питания в школе. Они могут участвовать в родительском контроле, который включает в себя посещение столовых, оценку качества блюд, соблюдения санитарных норм и правил гигиены.
Медицинская профилактика
Регулярные медицинские осмотры позволяют выявить заболевания на ранних стадиях и принять необходимые меры. Важно вовремя делать все необходимые прививки. В случае, если ребенок заболел, следует остаться дома и вызвать врача.
Помните, что ответственность за соблюдение санитарно-гигиенических норм лежит на педагогах, воспитателях, медицинском персонале и родителях. Только совместными усилиями возможно создать условия, способствующие гармоничному развитию каждого ребенка.
Укрепление иммунитета






Профилактика мужского здоровья







22 февраля — Всемирный день борьбы с клещевым вирусным энцефалитом

Клещевой энцефалит – это острое инфекционное вирусное заболевание, передающееся через укусы зараженных иксодовых клещей. Вирус поражает преимущественно центральную нервную систему (головной и спинной мозг). Болезнь может привести к серьезным последствиям для здоровья, в том числе к парезам, параличам и инвалидизации.
В связи с этим вакцинация является важной мерой профилактики.
Когда делать прививку? Иммунизацию от клещевого энцефалита рекомендуется проводить заранее, до начала сезона активности клещей, который в России обычно начинается весной и продолжается до осени. Оптимально начинать вакцинацию осенью, чтобы обеспечить максимальную защиту к началу сезона.
Схема вакцинации от клещевого энцефалита включает три этапа:
- Первая прививка — предпочтительно осенью или зимой.
- Вторая прививка — через 1–7 месяцев после первой.
- Третья прививка — через 12 месяцев после второй.
Для людей, планирующих поездки в эндемичные районы с высоким риском заражения, возможно применение ускоренной схемы вакцинации, при которой интервалы между прививками сокращаются. После плановой или ускоренной вакцинации поездку в эндемичный регион (где были зарегистрированы случаи заражения клещевым энцефалитом) желательно планировать не ранее чем через 14 дней, а лучше — через три–четыре недели.
Прививка рекомендована следующим категориям граждан:
- Жителям и работникам регионов с высоким риском заражения.
- Любителям активного отдыха на природе (походы, пикники, дачи).
- Работникам лесного хозяйства, сельского хозяйства и другим профессиям, связанным с работой на открытом воздухе.
- Людям, планирующим поездки в эндемичные районы.
Вакцинация от клещевого энцефалита является эффективным способом защиты от опасного заболевания. Обратитесь к врачу для получения подробной информации об иммунизации и индивидуальных рекомендаций.
Профилактика кори

Роспотребнадзор напоминает, что корь – высококонтагиозная (очень заразная), потенциально смертельная инфекция, передающаяся от больного человека к здоровому воздушно-капельным путём. Если у вас нет противокоревого иммунитета, то вероятность заболеть после встречи с человеком, болеющим корью, равняется почти 100%.
Возбудитель кори – вирус, циркулирующий исключительно среди людей.
Заболевание вначале похоже на обычное ОРВИ или грипп. Как правило, на фоне общего недомогания с повышением температуры тела, головной болью, ломотой в мышцах, першением в горле, насморком, быстро присоединяется кашель и конъюнктивит. В отличие от других инфекций, при кори, как правило на третий день от начала заболевания, у больных появляется сыпь в виде довольно ярких красноватых пятен и бугорков, диаметром по несколько миллиметров – характерные, так называемые, пятнисто-папулёзные элементы. Вначале высыпания появляются на лице, а затем спускаются вниз, охватывая все участки тела. Возможно появление диареи.
Заболевание, как правило, протекает тяжело у тех, кто не вакцинирован против кори. До начала вакцинации корь ежегодно уносила жизни около 2,5-2,6 миллионов людей, в основном детей, вследствие развития пневмоний. Пневмония, как и отит, ларингит, трахеобронхит, стоматит, по-прежнему, относят к наиболее часто встречающимся осложнениям кори. Неврологические осложнения регистрируются реже, но приводят к очень тяжелым последствиям. Острый диссеминированный энцефаломиелит может проявиться в период развития или уже после стихания основных симптомов заболевания. Коревой энцефалит и подострый склерозирующий панэнцефалит развиваются постепенно, характерные симптомы развиваются спустя месяцы или даже годы после болезни. Таких пациентов беспокоит лихорадка, утомляемость, головная боль, тошнота, рвота, в тяжелых случаях возникают судороги, коматозное состояние и смерть.
Корь особенно опасна для беременных женщин. На фоне физиологически измененного иммунитета у беременной женщины встреча с вирусом кори может привести к самопроизвольному аборту, преждевременным родам, тяжёлому состоянию после родов у матери и младенца.
Специфической противовирусной терапии для лечения кори не существует. Основным средством борьбы с корью остаётся вакцинация. Вакцинопрофилактика кори была введена по всему миру в 60-е годы прошлого столетия, и стала чрезвычайно успешным событием в снижении заболеваемости корью и смертности от этой инфекции. В настоящее время имеющиеся противокоревые вакцины имеют высокий уровень эффективности и безопасности.
Вакцинации против кори обязательно подлежат все дети в возрасте 1 года, ревакцинация проводится в 6 лет. Детям старше 6 лет и взрослым вакцинация против кори рекомендуется при её отсутствии ранее или при однократном введении вакцины. При этом в возрасте до 36 лет введение вакцины рекомендуется всем, после 36 лет – при высокой вероятности контактов, в первую очередь – медработникам, контактирующим с больными различного профиля, работникам транспорта, образовательных учреждений, а в возрасте старше 55 лет – только при контактах с больными.
Профилактика заболеваний сердца





Профилактика онкологических заболеваний






Профилактика неинфекционных заболеваний







Контроль над потреблением калорий







Овощи и фрукты для укрепления иммунитета
Зима традиционно ассоциируется с повышенной вероятностью простудных заболеваний, таких как грипп и острые респираторные вирусные инфекции. Чтобы защитить себя и свою семью от болезней, важно поддерживать иммунитет, обеспечивая организм необходимыми веществами.
Один из лучших способов сделать это – включать в рацион свежие овощи и фрукты. Они содержат большое количество витаминов, минералов и антиоксидантов, которые помогают организму бороться с инфекциями и восстанавливаться после болезни.
Вот некоторые из наиболее полезных продуктов для укрепления иммунной системы:
Цитрусовые: апельсины, мандарины, лимоны и грейпфруты богаты витамином C, который помогает укрепить иммунную систему. Витамин C также способствует выработке коллагена, необходимого для здоровья кожи и слизистых оболочек, защищающих организм от инфекций. Также витамина С много в болгарском перце.
Зеленые овощи: шпинат, капуста брокколи и брюссельская капуста – отличные источники витамина A, важного для поддержания здоровья кожи и слизистой оболочки дыхательных путей. Эти продукты также содержат фолиевую кислоту, необходимую для нормального функционирования клеток крови и синтеза ДНК.
Чеснок и лук: известные иммуномодуляторы, обладают сильными антибактериальными свойствами благодаря содержанию фитонцидов. Они помогают предотвратить развитие бактериальных инфекций и поддерживают здоровье кишечника, играющего важную роль в поддержании общего состояния здоровья и крепкого иммунитета.
Морковь, тыква, свекла: богаты бета-каротином, предшественником витамина А. Этот антиоксидант защищает кожу и слизистые оболочки от повреждений, способствуя повышению сопротивляемости организма различным инфекциям.
Как правильно употреблять овощи и фрукты
- Для достижения максимального эффекта включайте разнообразные свежие овощи и фрукты в ежедневный рацион.
- Старайтесь распределять их равномерно в течение дня.
- Предпочитайте свежие продукты замороженным или консервированным, хотя и они лучше, чем ничего.
- Избегайте чрезмерной тепловой обработки, поскольку она разрушает многие полезные вещества.
Включив в рацион перечисленные выше продукты, вы сможете повысить защитные силы своего организма. Будьте здоровы!
Развеиваем мифы о вакцинации против гриппа
Одним из самых частых заблуждений является мнение о том, что прививка защищает от одного вида гриппа, а заразиться можно другим. На самом же деле Всемирная организация здравоохранения (ВОЗ) ежегодно дает прогноз о тех штаммах вируса гриппа, которые могут вызвать эпидемию. В соответствии с этим прогнозом на каждый эпидсезон создается обновлённая вакцина, содержащая актуальные в наступающем сезоне штаммы. Вакцинация в подавляющем большинстве случаев снижает заболеваемость гриппом.
Многие также думают, что в результате вакцинации можно заболеть гриппом, однако это не так. Вакцины от гриппа не содержат активного вируса, поэтому заразиться и заболеть гриппом от прививки невозможно.
Довольно часто люди, входящие в группы риска, не вакцинируются, будучи уверенными в том, что это могут делать только абсолютно здоровые люди. Это не так. В первую очередь вакцинация показана в группах риска по тяжёлому течению и возможному развитию осложнений при гриппе - маленьким детям, людям старшего возраста, беременным, лицам с хроническими заболеваниями (сахарным диабетом, сердечно-сосудистыми заболеваниями, заболеваниями органов дыхания и др.). Кроме того, вакцинация нужна представителям профессий с высоким риском инфицирования – медицинским и социальным работникам, работникам системы образования и др.
Еще одно заблуждение - одной прививки хватит на несколько лет. Вакцинация от сезонного гриппа рассчитана на один сезон. Прививаться необходимо ежегодно, что объясняется постоянными мутациями вирусов гриппа, появлением изменённых и новых штаммов.
Важно также знать, что в большинстве случаев вакцинированные не могут заболеть гриппом. Однако иногда это все же может произойти, прежде всего, при несоблюдении сроков вакцинации: слишком поздно – не успевает сформироваться иммунитет. Возможно инфицирование и при ослаблении по какой-то причине иммунитета. Но в любом случае, даже если привитый человек всё-таки заболел, болезнь будет протекать нетяжело и без осложнений.
Грипп или ОРВИ: главные отличия и когда обращаться к врачу
Каждый год в холодный сезон многие заболевают респираторными инфекциями со схожими проявлениями: слабостью, "ломотой" в мышцах и суставах, кашлем и насморком. Однако за похожей симптоматикой могут скрываться разные заболевания — привычные ОРВИ и более опасный грипп.
Грипп относится к группе ОРВИ, но отличается непредсказуемым течением и более частыми осложнениями. Поэтому важно уметь отличать эти состояния, поскольку тактика лечения при гриппе может отличаться.
Отличия возбудителей ОРВИ: более 200 вирусов — респираторно-синцитиальный вирус, аденовирус, коронавирусы, риновирусы, метапневмовирус, бокавирус и др.
Грипп: вирус гриппа типов A, В, С и D.
Почему грипп опаснее
Грипп чаще вызывает осложнения, которые могут поражать:
- легкие: бронхит, пневмония;
- органы слуха: отит;
- сердечно-сосудистую систему: миокардит, перикардит
- почки: пиелонефрит;
- нервную систему: менингит, энцефалит;
Также возможно обострение хронических заболеваний.
Другие ОРВИ могут приводить к осложнениям, но это происходит реже и обычно у ослабленных пациентов.
В группе риска тяжелого течения:
- дети до пяти лет;
- пожилые;
- люди с хроническими заболеваниями и ослабленным иммунитетом;
- беременные.
Как начинается болезнь
Грипп развивается внезапно: резкое повышение температуры за несколько часов, ярко выраженная головная боль, "ломота", сильная слабость, быстрое ухудшение самочувствия, насморк и кашель обычно присоединяются на 2-3 сутки.
ОРВИ начинается постепенно: першение в горле, чихание, недомогание, возможна нормальная температура.
Различия в лечении
Грипп в первые 48 часов врач может назначить противовирусные препараты; антибиотики не используются, если нет бактериальных осложнений
ОРВИ лечение симптоматическое; антибиотики неэффективны и не назначаются.
Только по симптомам не всегда возможно точно определить заболевание — требуется осмотр врача и при необходимости тест на вирус гриппа.
Симптомы, при которых следует незамедлительно обратиться к врачу:
- высокая температура более 5 дней;
- температура, которая не снижается;
- повторный подъем температуры после улучшения самочувствия;
- затрудненное или шумное дыхание,
- кровохарканье;
- боль или тяжесть в груди;
- боли в области сердца;
- сильная головная боль, рвота.
Эти признаки могут указывать на развитие осложнений.
Как защититься:
- ежегодно осенью делайте прививку от гриппа;
- регулярно мойте руки с мылом и используйте антисептик;
- не трогайте лицо грязными руками;
- соблюдайте социальную дистанцию 1,5 метра;
- избегаете массовых мероприятий в период подъема заболеваемости;
- носите маску в общественных местах;
- проветривайте помещения и делайте влажную уборку.
Польза регулярной физической активности








Правильное питание сегодня - залог здоровья на долгие годы











Ответственное отношение к здоровью





Никотинсодержащая продукция (вейпы, электронные сигареты, продукты нагревания табака, кальяны и бездымный табак) наносит такой же вред организму, как и табачные изделия







Инфекции, передаваемые половым путём (ИППП) -
Группа инфекционных заболеваний, преимущественно передающихся при половых контактах
О профилактике ВИЧ-инфекции среди молодежи

Рассказывает Анастасия Вадимовна Покровская, д. м. н., начальник клинико-диагностического отделения специализированного научно-исследовательского отдела по профилактике и борьбе со СПИДом ФБУН ЦНИИ эпидемиологии Роспотребнадзора.
Правда ли, что молодежь находится в группе риска по ВИЧ?
– На сегодняшний день ВИЧ передается преимущественно при незащищенных сексуальных контактах между мужчиной и женщиной. Можно сказать, что любой человек, живущий половой жизнью, имеет некоторый риск инфицирования ВИЧ, если не использует барьерные методы контрацепции (презервативы). Хотя люди других возрастов тоже подвержены риску заражения ВИЧ, молодежь является наиболее активной группой населения во всех сферах, в том числе и в сексуальных отношениях.
– Назовите, пожалуйста, основные методы профилактики ВИЧ среди молодежи.
– Меры профилактики для молодежи не отличаются от тех, что мы рекомендуем для всех взрослых людей:
- иметь не более одного полового партнера, чей ВИЧ-статус вам точно известен;
- использовать презервативы при половых контактах;
- не употреблять внутривенные наркотические вещества;
- избегать манипуляций, где могут быть использованы нестерильные инструменты и произойти контакт с кровью;
- регулярно (не менее одного раза в год) проходить обследование на ВИЧ.
– Какие из перечисленных методов наиболее эффективны?
– Пока не существует вакцины против ВИЧ или какого-то универсального способа защиты от ВИЧ. Поэтому выбор профилактики зависит от индивидуального образа жизни. Но следует отметить, что для эффективности любого метода важна еще и правильность и регулярность его выполнения.
– Дайте, пожалуйста, несколько советов, как молодым людям защититься от ВИЧ.
– Ваше здоровье – это прежде всего ваша ответственность. Не стесняйтесь обсуждать с партнером вопросы контрацепции и защиты от ВИЧ. Ведите здоровый образ жизни без наркотиков и алкоголя. Старайтесь получать информацию из достоверных медицинских источников, регулярно проходить обследования. Если вы знаете или подозреваете, что у вас или ваших близких есть ВИЧ, обязательно обратитесь к врачу.
Больше полезной информации по санитарной безопасности и профилактике опасных заболеваний на сайте санщит.рус.
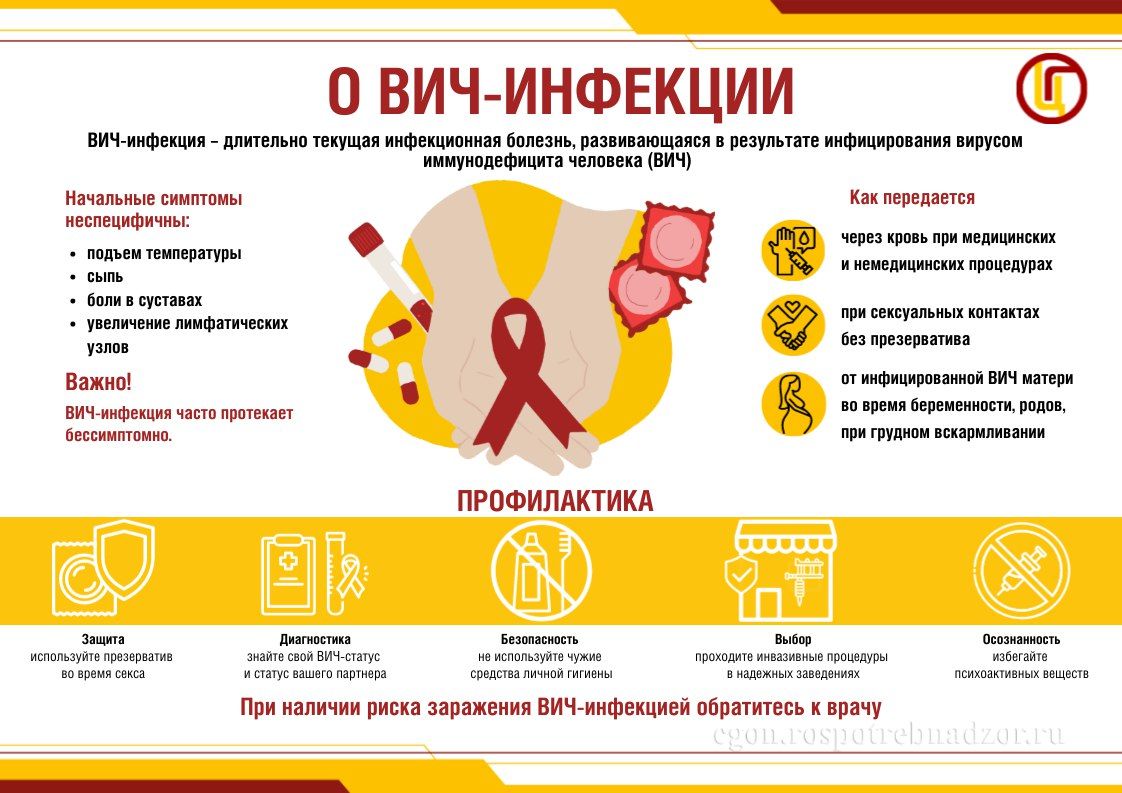
Основные факты о ВИЧ-инфекции

1. Что такое ВИЧ-инфекция?
ВИРУС (от лат. virus — яд) – простейшая форма жизни, которая паразитирует и размножается в клетках других организмов.
ИММУНОДЕФИЦИТ – снижение способности организма человека сопротивляться различным инфекциям.
ЧЕЛОВЕК – вирус живет ТОЛЬКО в организме человека.
Вирус иммунодефицита человека (ВИЧ) представляет группу ретровирусов, носящую название лентивирусы (их еще называют «медленные» вирусы). Такое название объясняется их особенностью – с момента заражения до времени проявления первых симптомов заболевания и особенно до развития СПИДа проходит длительное время.
ВИЧ вызывает заболевание, которое называется ВИЧ-инфекция, последняя стадия этого заболевания – СПИД (Синдром Приобретенного Иммунодефицита Человека)
СИНДРОМ – признак определенного заболевания.
ПРИОБРЕТЕННОГО – на является врожденным, а приобретается в результате заражения ВИЧ-инфекцией.
2. Каким образом происходит инфицирование людей этим вирусом?
ВИЧ передается следующими путями:
- Незащищенный половой контакт
- При попадании вируса в кровь в случаях:
- использования нестерильного инструментария при оказании медицинских и косметологических услуг;- переливания зараженной донорской крови и ее компонентов;- при внутривенном употреблении наркотиков.
- От ВИЧ-инфицированной матери ребенку (во время беременности, родов, во время грудного вскармливания). В настоящее время применяется комплекс профилактических мер для беременных ВИЧ-инфицированных женщин, снижающий риск инфицирования будущего ребенка до 2% и менее.
Биологические жидкости, в которых вирус содержится в максимальной концентрации (или концентрации, достаточной для заражения):
- Кровь
- Сперма
- Вагинальный секрет
- Грудное молоко
ВИЧ погибает в течение минуты в крови и других жидкостях организма, если они находятся вне тела человека.
ВИЧ не передается насекомыми (москитами, комарами, блохами, пчелами и осами). ВИЧ не передается при бытовых контактах (объятиях, рукопожатиях, совместном приеме пищи, посещения бассейна).
3. Кто подвержен наибольшему риску?
В наибольшей степени риску инфицирования подвержены: люди, употребляющие наркотические препараты, мужчины, практикующие сексуальные отношения с мужчинами, а также люди, имеющие незащищенные сексуальные контакты.
4. В каких случаях рекомендуется сдать тест на ВИЧ-инфекцию?
ВИЧ-инфекция относится к группе медленных вирусных инфекций с многолетним малосимптомным течением.
Тест на ВИЧ рекомендуется сдать при наличии комплекса симптомов:
- длительное повышение температуры тела неясного происхождения;
- увеличение лимфатических узлов при отсутствии воспалительных заболеваний, в особенности если симптомы не исчезают на протяжении нескольких недель;
- непрекращающаяся диарея на протяжении нескольких недель;
- затяжные и рецидивирующие гнойно-бактериальные, паразитарные и грибковые заболевания;
- герпетические высыпания обширной либо нетипичной локализации;
- резкое снижение массы тела;
- затяжные и рецидивирующие пневмонии или пневмонии, не поддающиеся обычной терапии;
- хронические воспалительные и инфекционные заболевания репродуктивной системы;
- легочный и внелегочный туберкулез.
А также в случаях:
- подготовки к операции;
- частых случайных половых контактов;
- при планировании беременности и во время беременности.
5. Как проходит тестирование на ВИЧ?
Процедура обследования на ВИЧ-инфекцию состоит из нескольких этапов: дотестовой консультации врача, сдачи небольшого количества крови из вены, лабораторного анализа крови, послетестовой консультации врача, на которой разъясняется значение результатов теста.
При наличии положительного результата теста осуществляется повторное обследование. Все ВИЧ-инфицированные граждане Российской Федерации, нуждающиеся в лечении, получают его бесплатно.
Стоит учесть, что существует период "серонегативного окна" (время между заражением ВИЧ и возможностью его выявления, который обычно составляет около 3-х месяцев).
Сдать анализ на ВИЧ можно во всех поликлиниках и больницах на всей территории Российской Федерации, а также в Центрах по профилактике и борьбе со СПИД.
Знание ВИЧ-статуса позволит вам своевременно позаботиться о своем здоровье.
Помните, единственный надежный способ определить ВИЧ-статус человека — это прохождение теста на ВИЧ!
РЕКОМЕНДАЦИИ ГРАЖДАНАМ: Профилактика пищевых отравлений
Роспотребнадзор обращает внимание граждан на необходимость профилактики заболеваний, связанных с употреблением некачественной пищи.
С продуктами питания могут передаваться возбудители сальмонеллезов, кампилобактериозов, иерсиниозов, дизентерии, норовирусной и ротавирусной инфекций, вирусного гепатита А и других болезней, кроме того, большой удельный вес составляют пищевые токсикоинфекции – когда в продуктах или блюдах накапливаются токсины различных микроорганизмов.
Причинами пищевых отравлений и инфекционных болезней, передающихся с пищей, являются нарушения технологии приготовления блюд, их неправильное хранение, нарушение сроков годности сырья и готовых блюд, нарушение правил личной гигиены поварами и кондитерами.
Наиболее опасными продуктами питания для возникновения кишечных инфекции являются многокомпонентные салаты (в первую очередь заправленные майонезом и сметаной), кондитерские изделия с кремом, шаурма, изделия из рубленного мяса (котлеты, рулеты, паштеты), студень и др. На поверхности плохо промытых фруктов и овощей могут оставаться возбудители инфекционных болезней, в частности вирусных инфекций.
Чтобы не заболеть, рекомендуется салаты, изделия из рубленного мяса, студень, заливное готовить в домашних условиях и в небольшом количестве, чтобы не хранить остатки блюд более суток. Если вы все-таки приобретаете готовую пищу в магазине, обратите внимание на время изготовления продукта и срок его реализации. Полуфабрикаты, изделия из мяса обязательно подвергайте повторной термической обработке. Пирожные, торты с кремом необходимо хранить в холодильнике и не забывать о том, что это скоропортящиеся продукты.
Во время приготовления пищи в домашних условиях, необходимо соблюдать ряд правил: тщательно мыть руки перед началом приготовления пищи и после контакта с сырой продукцией, использовать отдельные разделочные доски и ножи – для «сырого» и «готового», тщательно промывать (с обработкой кипятком) зелень, овощи и фрукты, не готовить заблаговременно (более суток) рубленное мясо, в холодильнике стараться не помещать на одну полку готовые блюда и сырое мясо и рыбу.
Если вы чувствуете себя не здоровым (особенно при наличии расстройства стула, тошноты, боли в животе) ни в коем случае не занимайтесь приготовлением пищи для семьи и гостей!
В случае заболевания немедленно обращайтесь за медицинской помощью.
Профилактика заболеваний ЖКТ






Самолечение антибиотиками недопустимо и опасно!





О вреде вейпинга
Когда вейпы впервые появились на рынке, они рекламировались как безопасная альтернатива курению. На самом деле это не так.
Жидкость для вейпа содержит глицерин, пропиленгликоль (Е1520), ароматические добавки, никотин (не всегда) и тысячи других химических ингредиентов, большинство из которых еще не идентифицированы.
Долгосрочные последствия для здоровья от использования электронных сигарет или других средств для вейпинга до сих пор изучаются, но уже естьдостаточно доказательств их негативного влияния на организм.
Исследования доказали, что вейпингвреден для сердечно-сосудистой системы.
Во время курения вейпа, в составе которого есть никотин, увеличивается частота сердечных сокращений и повышается артериальное давление, что может повлиять на здоровье сердца в долгосрочной перспективе.
Общий холестерин и липопротеины низкой плотности (ЛПНП или «плохой» холестерин), у курильщиков электронных устройств выше, чем у тех, кто не курит. Увеличение холестерина и ЛПНП — фактор риска развития атеросклероза.
Это значит, что в будущем высок риск инсульта, инфаркта, стенокардии и других заболеваний сердечно-сосудистой системы. Кроме того, курение вейпа и электронных сигарет – это особый риск для людей, у которых уже есть какие-либо формы сердечных заболеваний.Вейпинг как с никотином, так и без него, отрицательно влияет на работу лёгких.
Курение вейпа приводит к развитию респираторных заболеваний. Одно из них — «попкорновая» болезнь лёгких (облитерирующий бронхиолит), когда воспаляются и закупориваются мельчайшие дыхательные пути — бронхиолы. Больного мучает кашель, хрипы, затруднение дыхания, боли в груди.
Всего 5 минут вейпинга могут вызвать изменения в работе лёгких и усилить воспаление в дыхательных путях. Многие курильщики отмечают появление кашля, боль в горле и сухость во рту сразу после курения.
Помимо раздражения органов дыхания, вейпинг может стать причиной ещё одного опасного заболевания под названием EVALI(e-cigarette or vaping product use associated lung injury — повреждение лёгких, связанное с употреблением электронных сигарет или вейпа), или «болезнь вейперов». Симптомы похожи на многие респираторные заболевания. Это кашель, одышка, лихорадка, озноб, рвота, диарея, головная боль, головокружение, учащённое сердцебиение и боль в груди.
Ароматизаторы, содержащиеся в жидкости для курения, вызывают аллергические заболевания верхних дыхательных путейвплоть до развития бронхиальной астмы.
Никотиновая зависимостьвозникает независимо от того, как вдыхать никотин, — выкуривать обычную сигарету или вейп. Даже если жидкость не содержит никотин, курение опасно.
Кроме никотина, жидкость для вейпинга и последующий аэрозоль могут содержать канцерогенные химические вещества. Термическое разложение пропиленгликоля и глицерина приводит к образованию акролеина и формальдегида, которые обладают токсичными свойствами.
Вдыхание аэрозоля может вызывать раздражение дёсен, слизистой полости рта, горла, стимулировать образование зубного налёта и размножение в нём бактерий, что увеличивает риск кариеса и заболевания дёсен.Не нужно искать повод, чтобы отказаться от этой вредной привычки и сохранить здоровье. Запланируйте или сделайте это уже сегодня!
Профилактика сахарного диабета







Рак лёгкого




Профилактика инсульта






Профилактика рака молочной железы





Психологическое здоровье








О вакцинации против гриппа
Роспотребнадзор разъясняет:
Приближается осень, а с ней и сезонный подъем заболеваемости ОРВИ и гриппом. Самая эффективная защита от последнего – вакцинация. Отвечаем на самые популярные вопросы о прививках против гриппа.
Кому нужна прививка?
Прививка от гриппа особенно важна для населения, относящегося к «группам риска», у которого заболевание может протекать особенно тяжело и развиться осложнения. В эту категорию входят:
- Дети, начиная с 6-месячного возраста, и подростки
- Пожилые люди
- Беременные женщины
- Лица с хроническими заболеваниями (например, сахарный диабет, сердечно-сосудистые заболевания, заболевания органов дыхания)
Также вакцинация необходима работникам сферы здравоохранения, образования и другим профессиям с высоким риском инфицирования. Плановая вакцинация от гриппа предусматривает однократное введение вакцины (за исключением малолетних детей, прививающихся впервые).
Когда лучше всего пройти вакцинацию?
Оптимальным временем для вакцинации считается начало осени (сентябрь-октябрь). Это связано с тем, что для выработки защитных антител после прививки требуется 2-4 недели. Поздняя иммунизация, например, во время эпидемии, может не дать необходимую защиту, так как иммунитет не успеет сформироваться.
Почему важно вакцинироваться каждый год?
Вакцинация от гриппа обеспечивает защиту только на один сезон. Вирусы гриппа постоянно мутируют, и с каждым сезоном появляются новые штаммы. Поэтому важно делать прививку ежегодно, чтобы быть защищённым от актуальных вирусов.
Можно ли мочить место укола?
Вакцина делается внутримышечно, при этом кожа повреждается незначительно. Поэтому попадание влаги не принесет никаких неприятных последствий. Но от посещения бассейна и бани лучше на пару дней воздержаться. Также не стоит место укола чесать и тереть жёсткими мочалками.
О профилактике осложнений гриппа
Как подготовиться к прививке против гриппа
Роспотребнадзор напоминает, что в Российской Федерации продолжается кампания по бесплатной вакцинации от гриппа. Это заболевание чревато серьезными осложнениями, например, пневмонией и синуситом, а также может привести к усугублению хронических патологий, особенно сердечно-сосудистой системы.
Перед прививкой:
1. Нужно ли принять антигистаминное лекарство (от аллергии) до или после прививки, чтобы уменьшить реакцию на вакцину, избежать повышения температуры, боли и отека в месте укола?
- Здоровому человеку не требуется принимать какие-либо лекарственные средства в период вакцинации. Если по состоянию здоровья вакцинируемый должен получать лекарственные средства, например, для коррекции артериального давления, то данные препараты используются в том режиме дозирования, который рекомендовал врач. Вопросы о лекарственной терапии необходимо решать с лечащим врачом.
2. Нужно ли перед вакцинацией сдать какие-нибудь анализы, пройти обследования?
- Нет, никакие специальные исследования перед вакцинацией от гриппа не требуются.
3. Можно ли делать прививку от гриппа человеку, страдающему аллергическими заболеваниями?
- Ответ зависит от того, на что именно у человека аллергия. Точно на этот вопрос может ответить только лечащий врач.
4. Можно ли делать прививку от гриппа, если у человека есть признаки простуды?
- На фоне течения острой респираторной инфекции проводить вакцинопрофилактику не рекомендуется. Наиболее целесообразно пройти вакцинацию после выздоровления.
5. Сколько нужно ждать после перенесенного ОРВИ или ковида?
- После перенесённого острого инфекционного заболевания (ОРВИ, COVID-19) необходимо воздержаться от вакцинации в течение двух-четырех недель в зависимости от тяжести течения инфекции. Сроки поведения вакцинации в индивидуальном порядке определит врач.
6. Нужно ли делать прививку людям с хроническими заболеваниями (хронический гастрит, другие заболевания ЖКТ, артериальная гипертония и др.)?
- Хронические заболевания не являются противопоказанием к вакцинации от гриппа. Напротив, эта категория населения, как и пожилые люди, входит в группу риска, так как заболевание гриппом чревато для них серьезными осложнениями, поэтому они в первую очередь должны сделать прививку.
После прививки:
1. Что делать, если после прививки повысилась температура, болит голова и др.?
- Побочные явления после вакцинации периодически встречаются. К ним относятся болезненность в месте введения вакцины, недомогание, в частности головная боль, а также умеренное повышение температуры тела. В большинстве случаев такого рода реакции не требуют какого-либо терапевтического вмешательства и проходят в течение короткого времени. Если после проведения вакцинации отмечаются острые побочные реакции (отёк в месте введения вакцины, значительное повышение температуры тела), то необходимо обратиться к врачу.
2. Что делать, если человек после прививки все-таки заболел гриппом?
- При гриппе, как и при любой другой вирусной инфекции, есть инкубационный период, когда человек уже заболел, но проявлений болезни еще нет. Сделанная в этот период прививка от гриппа не защитит от развития заболевания, но уменьшит тяжесть течения инфекции.
Именно поэтому рекомендуется пройти вакцинацию за 3-4 недели до начала сезонного подъёма заболеваемости острыми респираторными инфекциями.
Если вы все же опоздали с прививкой и сделали ее, когда уже начинали заболевать, то рекомендации в этом случае стандартные: остаться дома и вызвать врача.
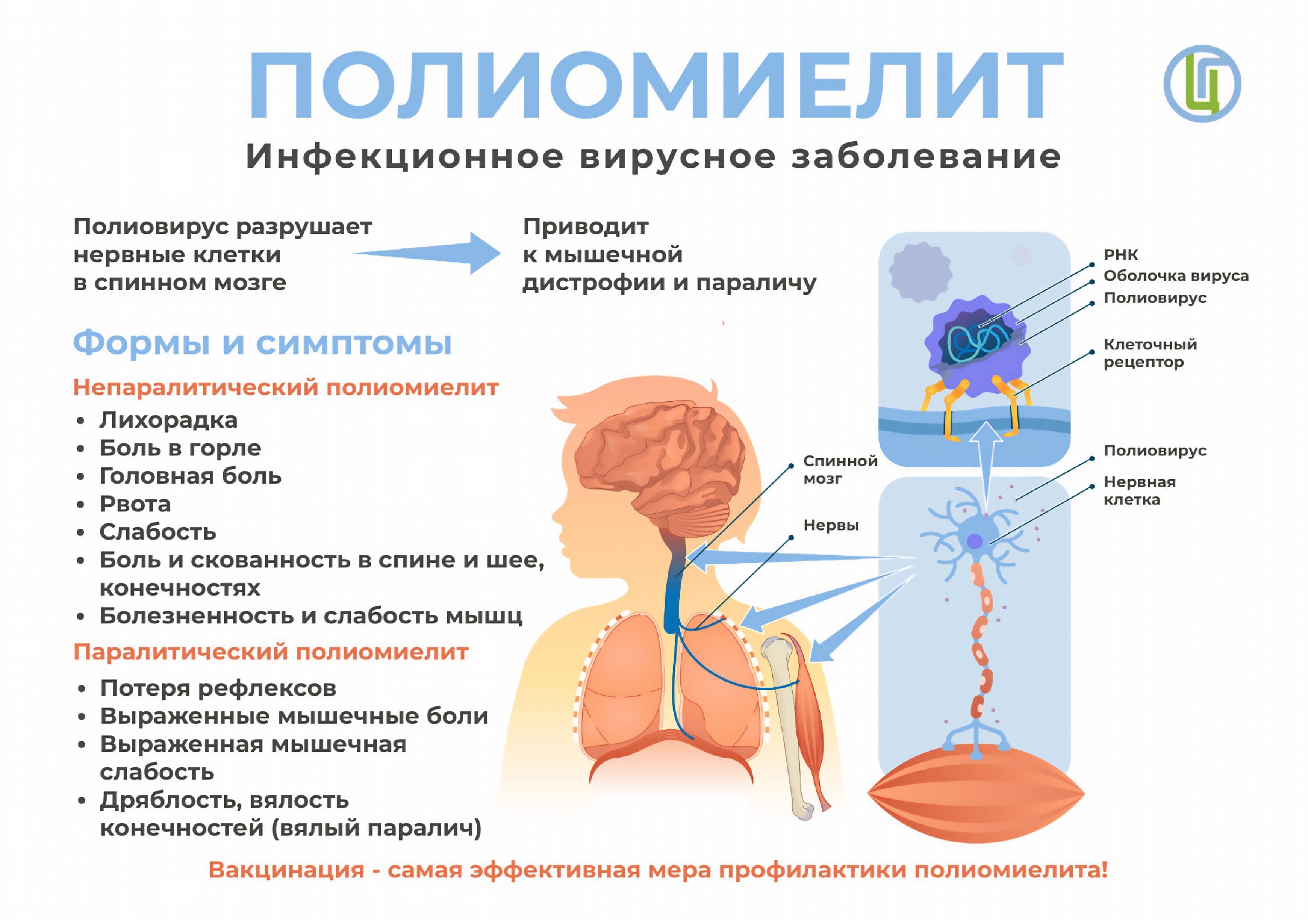
Профилактика полиомиелита
На протяжении 20 лет Россия сохраняет и поддерживает статус страны свободной от полиомиелита благодаря высокому охвату детей прививками против этого опасного и неизлечимого инфекционного заболевания. 21 июня 2002 года Всемирная организация здравоохранения сертифицировала Европейский регион и в его составе Российскую Федерацию как свободный от полиомиелита.
Последний случай заболевания полиомиелитом, вызванным диким полиовирусом, был зарегистрирован в России в 2010 году во время завоза дикого полиовируса типа 1 из Республики Таджикистан, где была зарегистрировано вспышка этой инфекции.
В довакцинальный период распространение заболевания полиомиелитом носило повсеместный и выраженный эпидемический характер. В 1988 г., когда ВОЗ присоединилась к Глобальной инициативе по ликвидации полиомиелита, эта болезнь каждые 15 минут вызывала необратимый паралич у 10 детей и встречалась практически во всех странах мира. Значительного снижения заболеваемости полиомиелитом удалось достичь после введения массовой иммунизации против этой инфекции во всем мире.
Учитывая высокие темпы миграции населения в мире, остается риск завоза полио-вируса из неблагополучных по полиомиелиту стран на территорию Российской Федерации.
Что такое полиомиелит?
Полиомиелит — это высоко контагиозное (высоко инфекционное) инфекционное заболевание, вызванное полиовирусом. Полиовирус поражает центральную нервную систему, может вызвать паралич и даже смерть.
Источником инфекции является человек: больной или бессимптомный носитель.
Пути передачи – бытовой, водный, пищевой.
Естественная восприимчивость людей высокая, однако на один клинически выраженный случай приходится от 100 до 1000 бессимптомных носителей полиовируса.
Болеют дети, не привитые против полиомиелита или получившие неполный курс вакцинации против данной инфекции.
Симптомы полиомиелита
Инкубационный период длится 4-30 дней, наиболее часто – 6-21 день. Первые симптомы не специфичны: лихорадка, катаральные явления, усталость, головная боль, рвота, недомогание. Далее следует развитие параличей (обычно мышц конечностей).
Последствия полиомиелита
Полиомиелит – инвалидизирующее заболевание. Параличи при полиомиелите носят необратимый характер. Кроме того, по данным Всемирной организации здравоохранения (ВОЗ) у 5%-10% заболевших возникает паралич дыхательных мышц, что приводит к смерти.
Этиотропное лечение отсутствует, однако специфическая профилактика полиомиелита (вакцинация) доступна для каждого и предотвращает возникновение заболевания при получении полного курса прививок.
В Российской Федерации иммунизация против полиомиелита проводится в соответствии с национальным календарем профилактических прививок и календарем профилактических прививок по эпидемическим показаниям (приказ Министерства здравоохранения Российской Федерации от 06.12.2021 №1122н) вакцинами, зарегистрированными на территории Российской Федерации. Первые четыре прививки проводятся инактивированной полиовирусной вакциной, в том числе в составе многокомпонентных вакцин, две последние – оральной полиовирусной вакциной. Дети, имеющие противопоказания к применению оральной полиовирусной вакцины, прививаются только инактивированной вакциной (все 6 прививок).
Прививку против полиомиелита может и должен получить каждый ребенок.
Полиомиелит неизлечим, но его можно предотвратить с помощью иммунизации!
Центры здоровья для взрослых





Польза рыбы для детей


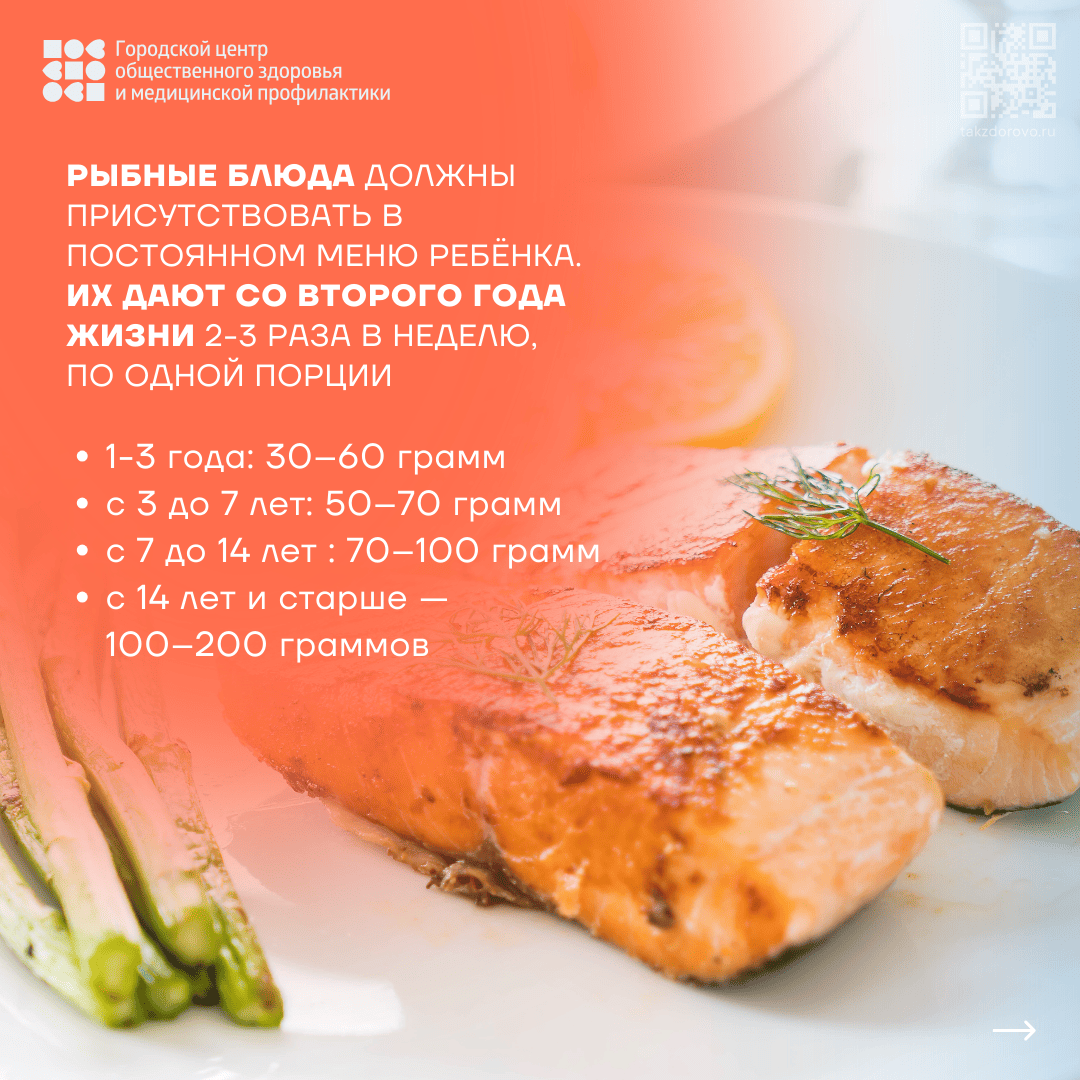




Польза рыбы для взрослых








Здоровый образ жизни

Правила безопасности в салоне красоты

О вакцинации против гриппа
Видео-ролик о вакцинации против гриппа
Польза физической активности






Профилактика гриппа

Для специфической профилактики гриппа используются инактивированные (неживые) противогриппозные вакцины отечественного производства, зарегистрированные на территории Российской Федерации и приготовленные из эпидемически актуальных штаммов вируса, рекомендуемых ВОЗ - "Совигрипп", "Ультрикс","Флю-М", Гриппол.
|
Вакцина |
Особенности |
|
Содержит штаммы вирусов гриппа А/Н1N1, A/Н3N2 и B. Создана на основе куриных эмбрионов. Разрешена с 6 месяцев. Можно беременным и кормящим. Детям до трех лет вводится двукратно, с интервалом 28 дней. |
|
|
Содержит 4 штамма вирусов гриппа А/Н1N1, A/Н3N2 и 2 штамма вирусов B. Создана на основе куриных эмбрионов. Разрешена с 6 месяцев. Можно беременным и кормящим. Детям до трех лет вводится двукратно, с интервалом 28 дней. Не влияет на способность управлять транспортными средствами или заниматься другими потенциально опасными видами деятельности, требующими повышенной концентрации внимания и быстроты психомоторных реакций |
|
|
Содержит штаммы вирусов гриппа А/Н1N1, A/Н3N2 и B. Создана на основе куриных эмбрионов. Разрешена с 6 месяцев. В составе есть иммуномодулятор Полиоксидоний. Детям до трех лет вводится в бедро двукратно, с интервалом 3-4 недели. Для беременных и кормящих противопоказаний нет. |
|
|
Содержит штаммы вирусов гриппа А/Н1N1, A/Н3N2 и B. Создана на основе куриных эмбрионов. Разрешена с 6 месяцев. В составе есть иммуномодулятор Полиоксидоний. Детям до трех лет вводится в бедро двукратно, с интервалом 3-4 недели. Для беременных и кормящих противопоказаний нет. Не содержит консервантов. |
|
|
Содержит штаммы вирусов гриппа А/Н1N1, A/Н3N2 и B. Создана на основе куриных эмбрионов. Разрешена с 6 месяцев. Детям до трех лет вакцину вводят двукратно, с интервалов 4 недели. Можно беременным со второго триместра (с 13 нед.). |
|
|
Содержит штаммы вирусов гриппа А/Н1N1, A/Н3N2 и B. Разрешена с 6 лет (зависит от формы выпуска). Клинические исследования на беременных не проводились. |
Вакцинацию против гриппа можно сделать в поликлинике. Для этого необходимо записаться на вакцинацию в регистратуре поликлиники или по телефону 122. Также будут работать более 50 мобильных пунктов у станций метро.
Кроме того, в медицинских кабинетах школ и детских садов, с предварительного согласия родителей, ребенку могут сделать прививку против гриппа.
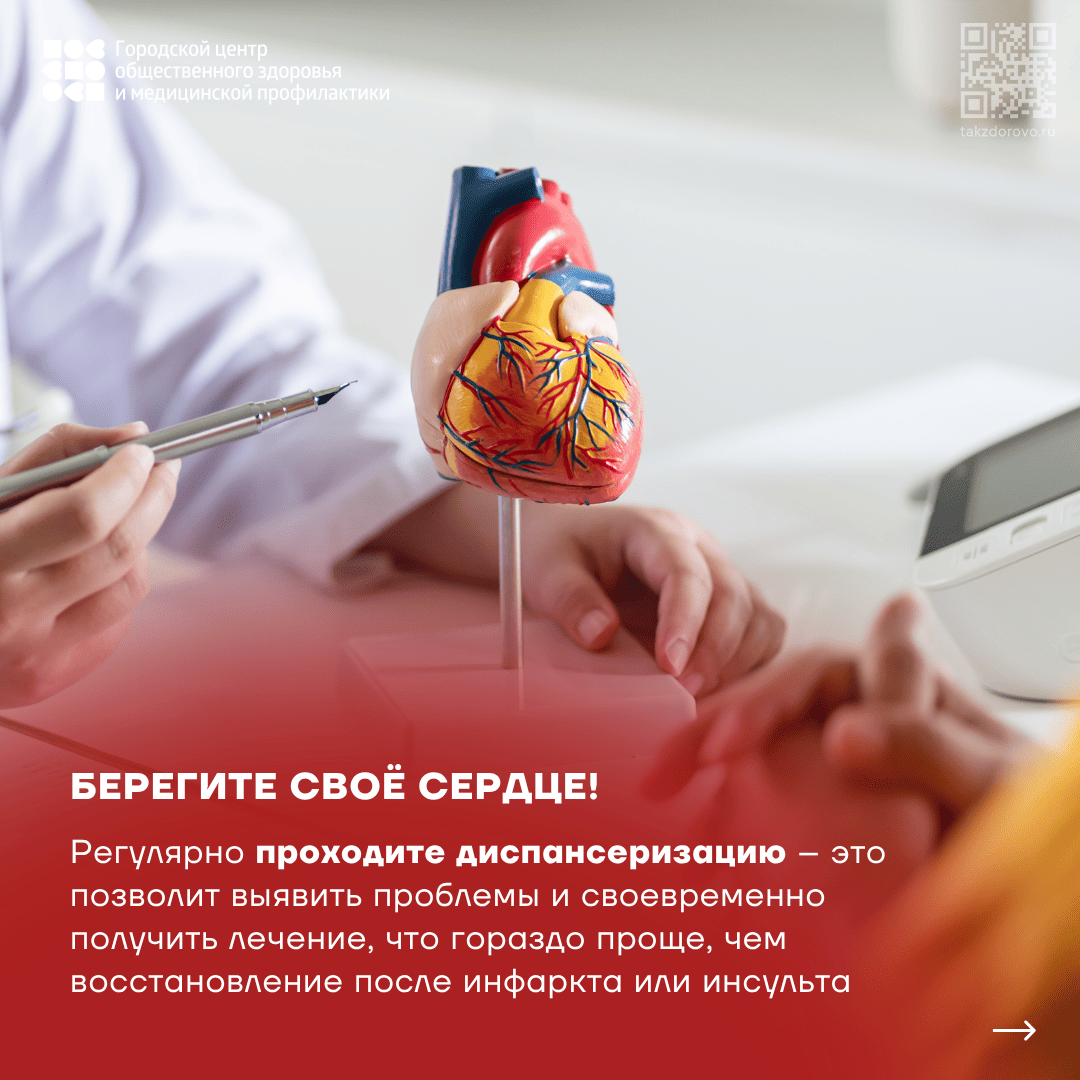
Профилактика заболеваний сердца




Грудное вскармливание - это золотой стандарт детской диетологии

Профилактика инфекций, передающихся половым путём






Аллергия — это гиперчувствительность организма на особые вещества




Что такое зоонозные инфекции?
Животные могут быть источником различных инфекционных заболеваний, которые передаются человеку. Эту группу болезней называют зоонозными; сегодня их известно более 200. Заразиться можно при контакте с больными животными – например, при уходе, укусе, разделке туш или обработке шкур. В группе риска прежде всего дети, пожилые и люди с ослабленным иммунитетом.
Источниками инфекций могут быть свиньи, крупный рогатый скот, грызуны, птицы, домашние животные, особенно кошки и собаки. Именно через питомцев часто передаются доброкачественный лимфоретикулез (болезнь кошачьих царапин), сальмонеллез, стригущий лишай, токсокароз. Также среди зоонозов распространены бруцеллез, сибирская язва, туберкулез, бешенство, туляремия, клещевой и комариный энцефалиты, COVID-19 и другие.
Профилактические мероприятия, защищающие от зоонозов, зависят от конкретной инфекции, однако есть общие рекомендации, которые снижают риск заражения.
Если у вас есть домашние животные, вакцинируйте их вовремя и регулярно. Например, от бешенства делать прививку нужно раз в год. Проводите медицинское обследование питомца и следите за его состоянием: любое изменение в поведении, например появление агрессии, попытки укусить хозяев, нарушение аппетита, может быть признаком заражения.
Регулярно мойте руки, особенно после контакта с животными (даже домашними!), их едой или принадлежностями (клет